Alvorlighetsgraden av COVID-19 kan variere enormt. Hos noen forårsaker det ingen symptomer i det hele tatt, og i andre er det livstruende, med noen mennesker spesielt sårbare til svært alvorlige virkninger.
Viruset uforholdsmessig rammer menn og mennesker som er eldre og som har forhold som f.eks diabetes og fedme. I Storbritannia og andre vestlige land, etniske minoriteter har også blitt uforholdsmessig berørt.
Mens mange faktorer bidrar til hvor alvorlig mennesker blir berørt, inkludert tilgang til helsetjenester, Yrkeseksponering og miljørisiko som Forurensning, blir det klart at for noen av disse risikogruppene er det responsen fra immunforsvaret deres - betennelse - som forklarer hvorfor de blir så syke.
Spesifikt ser vi at risikoen forbundet med diabetes, overvekt, alder og kjønn alle er relatert til immunforsvaret fungerer uregelmessig når de blir konfrontert med viruset.
Betennelse kan gå for langt
Et vanlig trekk for mange pasienter som får alvorlig COVID er alvorlig lungeskade forårsaket av en altfor kraftig immunrespons. Dette er preget av dannelsen av mange inflammatoriske produkter som kalles cytokiner - den såkalte cytokinstormen.
Cytokiner kan være veldig kraftige verktøy i immunresponsen: de kan for eksempel stoppe virus som reproduserer. Noen cytokinhandlinger - som å hjelpe til med å få inn andre immunceller for å bekjempe en infeksjon eller forbedre evnen til disse rekrutterte cellene til å komme over blodkar - kan forårsake reell skade hvis de ikke blir kontrollert. Dette er nøyaktig hva som skjer i en cytokin storm.
Mange hvite blodlegemer lager cytokiner, men spesialiserte celler kalt monocytter og makrofager ser ut til å være noen av de største skyldige i å generere cytokinstormer. Når de kontrolleres på riktig måte, er disse cellene en styrke for god som kan oppdage og ødelegge trusler, fjerne og reparere skadet vev og få inn andre immunceller for å hjelpe.
Ved alvorlig COVID misforstår imidlertid monocytter og makrofager. Og dette gjelder spesielt hos pasienter med diabetes og overvekt.
Glukosebrensel skader
Diabetes, hvis ikke kontrollert godt, kan føre til høye nivåer av glukose i kroppen. EN fersk undersøkelse viste at i COVID reagerer makrofager og monocytter på høye nivåer av glukose med bekymringsfulle konsekvenser.
Viruset som forårsaker COVID, SARS-CoV-2, trenger et mål å låse seg fast for å invadere cellene våre. Dens valg er et protein på celleoverflaten kalt ACE2. Glukose øker nivåene av ACE2 som er til stede på makrofager og monocytter, og hjelper viruset med å infisere selve cellene som skal være med på å drepe det.
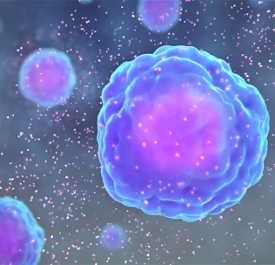 Cytokiner, små proteiner frigitt av en rekke immunceller, spiller en nøkkelrolle i å styre immunresponsen. Scientificanimations.com, CC BY-SA
Cytokiner, små proteiner frigitt av en rekke immunceller, spiller en nøkkelrolle i å styre immunresponsen. Scientificanimations.com, CC BY-SA
Når viruset først er trygt inne i disse cellene, fører det til at de begynner å lage mange inflammatoriske cytokiner - og effektivt starte cytokinstormen. Og jo høyere nivåer av glukose, desto mer vellykket er det at viruset replikerer seg inne i cellene - i det vesentlige gir glukosen drivstoff til viruset.
Men viruset er ikke ferdig ennå. Det får også de virusinfiserte immuncellene til å lage produkter som er veldig skadelige for lungen, for eksempel reaktive oksygenarter. Og på toppen av dette reduserer viruset evnen til andre immunceller - lymfocytter - til å drepe det.
Fedme forårsaker også høye nivåer av glukose i kroppen, og på lik linje med diabetes, påvirker makrofag- og monocyttaktivering. Forskning har vist at makrofager fra overvektige individer er et ideelt sted for at SARS-CoV-2 skal trives.
Andre risikoer knyttet til betennelse
Den samme typen inflammatorisk profil som diabetes og overvekt forårsaker, sees også hos noen eldre mennesker (de over 60 år). Dette skyldes et fenomen kjent som betennende.
Inflammasjon karakteriseres ved å ha høye nivåer av pro-inflammatoriske cytokiner. Det er påvirket av en rekke faktorer, inkludert genetikk, mikrobiomet (bakteriene, virusene og andre mikrober som lever inne i og på deg) og fedme.
Mange eldre har det også færre lymfocytter - selve cellene som spesifikt kan målrette mot og ødelegge virus.
Alt dette betyr at for noen eldre mennesker er immunforsvaret ikke bare dårlig utstyrt for å bekjempe en infeksjon, men det er også mer sannsynlig at det fører til en ødeleggende immunrespons. Å ha færre lymfocytter betyr også at vaksiner kanskje ikke fungerer like bra, noe som er avgjørende å vurdere når du planlegger en fremtidig COVID-vaksinekampanje.
Et annet puslespill som har vært bekymringsfull forskere er hvorfor menn virker så mye mer sårbare for COVID. En årsak er at celler hos menn ser ut til å være lettere infisert av SARS-CoV-2 enn kvinner. ACE2-reseptoren som viruset bruker for å låse seg fast og infisere celler, er uttrykt mye mer høyt hos menn enn kvinner. Menn har også høyere nivåer av et enzym kalt TMPRSS2 som fremmer virusets evne til å komme inn i cellene.
Immunologi tilbyr også noen ledetråder om kjønnsforskjellen. Det har lenge vært kjent at menn og kvinner er forskjellige i sitt immunrespons, og dette stemmer i COVID.
A nylig forhåndstrykk (forskning som ennå ikke er gjennomgått) har sporet og sammenlignet immunresponsen mot SARS-CoV-2 hos menn og kvinner over tid. Det fant ut at menn hadde større sannsynlighet for å utvikle atypiske monocytter som var dypt pro-inflammatoriske og i stand til å gjøre cytokiner typiske for en cytokin storm. Kvinner hadde også en tendens til å ha en mer robust T-cellerespons, som er nødvendig for effektivt virusdrep. Økt alder og å ha en høyere kroppsmasseindeks reverserte imidlertid den beskyttende immuneffekten hos kvinner.
Studier som disse belyser hvor forskjellige mennesker er. Jo mer vi forstår om disse forskjellene og sårbarhetene, jo mer kan vi vurdere hvordan vi best kan behandle hver pasient. Data som disse fremhever også behovet for å vurdere variasjon i immunfunksjon og inkluderer personer med variert demografi i medikament- og vaksineforsøk.![]()
om forfatteren
Sheena Cruickshank, professor i biomedisinsk vitenskap, University of Manchester
Denne artikkelen er publisert fra Den Conversation under en Creative Commons-lisens. Les opprinnelige artikkelen.
bøker_immune